糖尿病って何?
糖尿病という病名、テレビ等でも最近とりあげられる機会が増えてご存じの方も多いのではないでしょうか。糖尿病とは、インスリンが正常に分泌されず血液中のブドウ糖が増加してしまう病気です。簡単にまとめれば、血液中の糖が増えることにり人間の体に様々な障害が引き起こされる病気です。
血液の病気なら内科の先生に診てもらうのはわかりますが、何で眼科のブログで紹介されるの?と、少し不思議に思うかもしれませんが、糖尿病と診断をされると、気を付けてほしいと内科の先生に言われる事があります。それは「合併症」です。糖尿病が原因で引き起こされる病気で、糖尿病腎症及び糖尿病神経症、そして眼科においては糖尿病網膜症が挙げられるのです。
糖尿病網膜症は失明原因にもなります。
では、自分が糖尿病にかかっているのか否か?どのようにすればわかるのでしょうか。まずは内科や会社等で受ける健康診断の血液検査の結果を確認してみましょう。「ヘモグロビンA1c」という値が異常値になってはいませんか?(もし、異常値範囲であれば内科の先生にすぐ相談してください)
眼科としての症状から考えますと初期の状態であれば、自覚症状はありません。ようやく進行してくると、見え方に変化(かすむ、ダブって見える等)を感じるようになります。末期に進むとともに見え方の異常に加えて飛蚊症等の症状が見られ、放置しておくと失明にまで至る病気です。
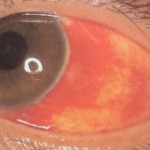
そうしますと、初期の状態で発見したいところですが自覚症状がなければ自分では気が付くことができません。やはり、定期的な眼底検査が必要となるのです。血液の糖化によりどれだけ目の血管がダメージを受け、出血が起きていたりするのかは目の奥(眼底)を医師が目視することにより発見されるのです。
眼底出血の状態から糖尿病に罹患していると発見されることも。
自覚症状が出た(進行した)状態になって初めて糖尿病に罹患していることが判明することもあります。特に元気が取り柄で病院なんて滅多にお世話になることがない、という方に見受けられる傾向があります。見え方等に異常が出てようやく眼科を受診、眼底出血が見られ糖尿病に罹患している事が発覚したという事がやはり起こりうるのです。逆に眼科から内科へ紹介という事態にもなりかねません。
糖尿病に罹患すると全身に異常が起こります。
糖尿病にかかると、単なる風邪でも治りにくくなったり症状が重くなったりします。これは免疫力や治癒能力の低下が影響すると言われています。世界中で目下猛威を奮っている新型コロナウィルスにおいても、糖尿病などの基礎疾患がある方は重症化しやすいので気を付けるように言われるのはこの為です。糖尿病に罹患して細菌・ウイルス・真菌が原因で起こる病気にはよく注意しなければなりません。かかりやすく、重症化しやすく治りにくい状態なのです。
糖尿病にかからないようにするには?

生まれつきの糖尿病でなく、生活習慣によって罹患してしまう2型糖尿病であれば規則正しい生活をすることで予防することができます。適度な運動をし、栄養を取り、しっかりと睡眠をするということです。日本人はもともとインスリンの分泌が少ない人種ともいわれます。肥満にならずとも糖尿病になる事もありますので生活習慣の見直しを是非してみる事が大切です。